
 2009年新型インフルエンザ ―パンデミックの概要・国の対応(後半)―
2009年新型インフルエンザ ―パンデミックの概要・国の対応(後半)―
国立がん研究センター 理事長特任補佐
元 厚生労働省 新型インフルエンザ対策推進室長
正林 督章
Ⅶ. 医療体制
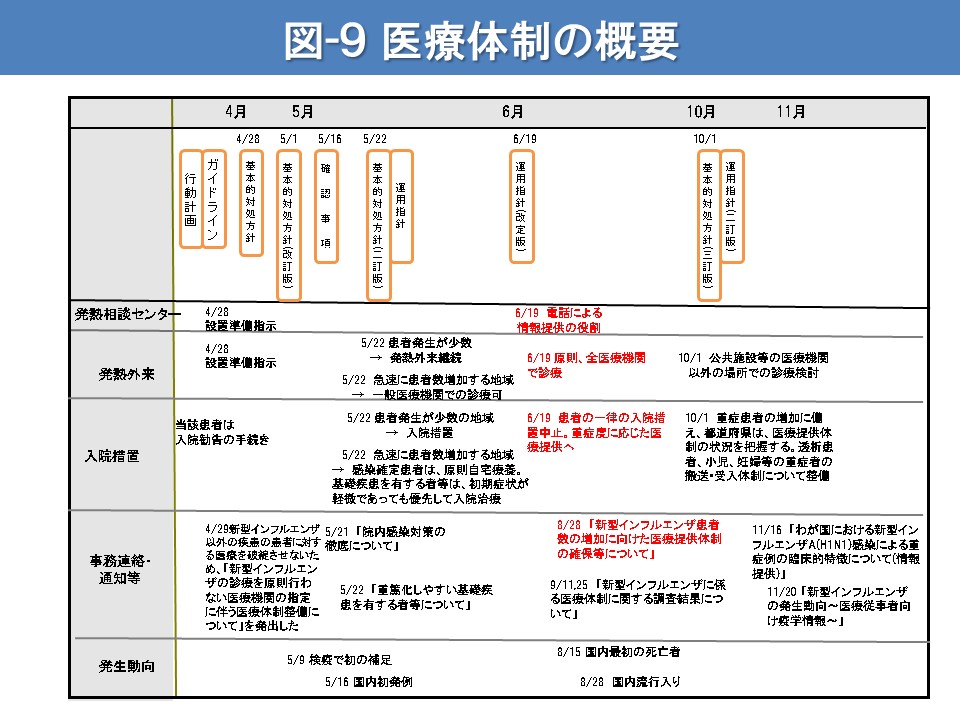
平成21年4月28日、厚生労働大臣は、メキシコ、アメリカ、カナダにおいて、感染症法に規定する新型インフルエンザ等感染症が発生したことを宣言しました。同日、政府は当面の対応を示す「基本的対処方針」を発表し、発熱相談センター(※1)と発熱外来(※2)の設置の準備を急ぐべきことが示されました。(図-9 医療体制の概要)
※1 発熱相談センター:発熱のある人が不用意に診療所などを訪れると待合室で他の患者に感染させてしまうのでそれを防ぐために事前に電話相談をしてもらうところ。また、地域住民への心理的サポートも行うところ。主に保健所などを想定。
※2 発熱外来:院内での他の患者への感染が起きないよう、患者の院内での通り道や待合場所を整え、医療スタッフの感染対策トレーニングなどを行っている、都道府県があらかじめ指定した医療機関。電話相談を受けた発熱相談センターが患者に対して発熱外来を受診するよう促すと同時にそのような患者が受診することを事前に発熱外来に伝えておく。
5月16日、兵庫県神戸市において国内最初の新型インフルエンザ患者の発生が確認されました。兵庫県及び大阪府では感染拡大が急速で、当初は二次医療圏(「区域内で一般的な医療の提供が行える」よう医療計画において定められた区域。基礎的な医療提供の一次医療圏、高度専門的な医療提供の三次医療圏、その中間が二次医療圏といえる。平成30年10月現在、全国で計335区域。)ごとに整備する予定であった発熱外来も数か所に留まっていたため、発生する相談件数及び患者数に追いつくことができませんでした。特に、第一例の患者が海外渡航歴のない高校生であったことから、神戸市においては渡航歴の有無によらず発熱外来に発熱患者が集まったため、数日にわたって発熱外来が混乱状態となりました。また、感染症指定医療機関もすぐに満床となったため、全ての患者を入院させることは不可能となり、軽症の方は自宅待機とすることとされました。
5月22日に厚生労働省は「医療の確保、検疫、学校・保育施設等の臨時休業の要請等に関する運用指針」(以下「運用指針」という。)を策定しました。この運用指針では「各地域の感染の広がりが異なる時点では、行動計画をそのまま適用するのではなく、対策を弾力的に行うことも必要である。運用において、感染者・患者の発生した地域を2つに分けて対応する」として、患者発生が少数であり、感染拡大防止に努める地域と、急速な患者数の増加が見られ重症化の防止に重点を置く地域とに区分し、状況に応じた対策を地方自治体が厚生労働省との相談のもとに実施することとしました。
その後、国内外の感染が拡大したことから厚生労働省は6月19日に運用指針を改訂しました。改訂運用指針では、患者発生数に応じた2つの地域区分を廃止し、医療体制については以下のように全国で統一した対応をとることとしました。
① 保健所などに設置している発熱相談センターは、受診する医療機関がわからない方への適切な医療機関の紹介、自宅療養している患者への相談対応等、電話による情報提供を行う。
②
医療機関の外来部門について、患者数の増加に対応するため、原則として全ての一般医療機関において診療を行う。その際、発熱患者とその他の患者について医療機関内の受診待ちの区域を分ける、診療時間を分けるなど発熱外来機能を持たせるよう最大の注意を払う。
③
強制的に入院させる入院措置については実施せず、軽症者は原則として自宅療養とするが、重症患者については、感染症指定医療機関以外の一般入院医療機関においても入院を受け入れる。なお、患者と濃厚接触者(患者の家族等)に対しては、外出自粛など感染拡大防止行動の重要性をよく説明し協力を求めるとともに、一定期間に発熱等の症状が出現した場合、保健所への連絡を要請する。
④
抗インフルエンザウイルス薬の予防投与については、基礎疾患を有する方等で感染を強く疑われる場合に医師の判断により行う。
8月15日、沖縄県で基礎疾患を有する50歳代の男性が死亡し、これが国内初の死亡例となりました。その後も、基礎疾患を有する方の死亡や小児の脳症や肺炎による重症例が、流行が拡大している地域を中心に報告されるようになりました。死亡事例については、ウイルスの遺伝子変異等の異常がないか、国立感染症研究所において遺伝子配列の確認作業等が行われ、明らかな異常がないことが確認されました。
8月28日、厚生労働省は、事務連絡「新型インフルエンザ患者数の増加に向けた医療提供体制の確保等について」を発出しました。このなかで、「新型インフルエンザの流行シナリオ」を公表し、各都道府県に対して、入院診療を行う医療機関の病床数等について確認及び報告を求めるとともに、受け入れ医療機関の確保や重症患者の受け入れ調整機能の確保等、地域の実情に応じて必要な医療提供体制の確保対策等を講じるよう求めました。また、医療機関に対しては、厚生労働省研究班(主任研究者 工藤宏一郎、分担研究者 川名明彦)が作成した「新型インフルエンザ(A/H1N1)診療の基本的考え方」を示しました。
その後は急速に国内でも感染が拡大し、特に沖縄県では、一部の医療機関において救急外来が混雑したり、重症患者の受け入れが重なったり等の一時的な混乱が認められました。ただし、沖縄県庁、医療関係団体、各医療機関などの連携により、地域中核医療機関を周辺の診療所等が支える対策が取られたこと、また協力を呼びかけられた市民がこれに応えたことで乗り越えることができました。
厚生労働省としても、沖縄県の取り組みを注視し、その対策について情報収集を行い、沖縄県の対策とその成果を全国の都道府県に周知するため9月8日に開催した全国担当課長会議において、こうした沖縄県の取り組みについて「新型インフルエンザに関する沖縄県の現状と対策について」と題し、沖縄県の感染症担当者より報告いただきました。
その後、厚生労働省は運用指針の二訂版を10月1日に公表しました。医療体制については、これまでの運用指針から特段の変更は加えませんでしたが、引き続き、大規模な流行が生じた場合においても患者数の急激な増加に対応できる病床の確保と重症患者の救命を最優先とする医療提供体制の整備を進めることを確認して、以下のように、より具体的に提供体制の整備の考え方について示しました。
① 慢性疾患等を有する定期受診患者については、感染機会を減らすため長期処方を行うことや、発症時には電話による診療でファクシミリ等による抗インフルエンザウイルス薬等の処方ができること。
②
夜間や休日の外来患者の急激な増加に備えて、都道府県等は、地域医師会と連携して、救急医療機関の診療を支援する等の協力体制についてあらかじめ調整すること。
③
患者数が増加し医療機関での対応が困難な状況が予測される場合には、公共施設等の医療機関以外の場所に外来を設置する必要性について、都道府県等が地域の特性に応じて検討すること。
④
重症者の受け入れ体制の整備のため、都道府県等は、入院診療を行う医療機関の病床数及び稼働状況、人工呼吸器保有台数及び稼働状況並びにこれらの実施ができる人員数などについて確認し、必要に応じて患者の受け入れ調整等を行うこと。特に、透析患者、小児、妊婦等の重症者の搬送・受け入れ体制について整備すること。
こうした対応について、総括会議においては、病原性に応じて発熱相談センターや発熱外来の期待される役割や機能について見直しが必要とする意見や、地域の実情を踏まえた医療連携体制の構築の必要性を指摘する意見が出されました。
最終的な報告書では、発熱相談センターと発熱外来の設置の是非、設置する場合の対象者、求める役割、機能、体制について、病原性なども考慮しながら、再度整理すべきである、その際、①都道府県が設置の要否を柔軟に判断できるような仕組みとすることや、②役割に応じて一般に誤解を与えない名称とすべきこと、③その機能や役割などについて、広報や周知を徹底することが必要であることに、特に留意しつつ、国が基本的な方針、考え方を示した上で、都道府県ごとに地域の実情を踏まえ、必要となる医療提供体制について検討を進めるべきである、また、国は、これに対する必要な支援を行うべきである、医療機関同士及び行政との連携体制を一層強化する必要がある、などの提言がまとめられました。
Ⅷ. ワクチン
新型インフルエンザワクチンの生産の要否、生産量、輸入すべきかどうか、接種の優先順位、接種費用をどうするか、などは大きな課題でした。
国内産ワクチンのみでは必要量の確保が困難な場合に備え、輸入ワクチンの確保のため、4月28日から情報収集を開始し、当該情報をもとに、7月上旬には海外企業3社と交渉開始合意書を締結しました。また、その冬の季節性インフルエンザのためのワクチンの生産の要否を議論しましたが、WHOの方針や専門家の意見を踏まえ、6月19日に、その生産量を例年の8割とすることを決定しました。さらに7月6日には国内のワクチン製造企業に対し、新型インフルエンザワクチン製造株を通知するとともに、7月14日には正式にワクチン生産開始を依頼しました。
その後、十数回の専門家等を交えた意見交換会やパブリックコメントなどを行った後、国としては10月1日に決定された基本方針において、重症者の発生などの健康被害を防止するため、余剰が生ずる可能性も考慮の上、危機管理の観点から、ワクチンの2回接種を前提として、医療従事者や基礎疾患を有する方などの優先接種対象者の全員(5,400万人)と健康成人(7,250万人)の約3割(2,300万人)の計7,700万人が接種できる量を確保することとし、このうち2,700万人分は国内産、5,000万人分は輸入ワクチンでまかなうこととしました。
1ワクチンの接種順位について
患者団体やワクチンの専門家、倫理学者など関係者を集めた意見交換会を13回開催し、また、パブリックコメントを行った上で、平成21年10月1日に政府の新型インフルエンザ対策本部において「新型インフルエンザ(A/H1N1)ワクチン接種の基本方針」を定めました。その中では、ワクチンの優先接種対象者について、「当面、確保できるワクチン量に限りがあり、その供給も順次行われていく見通しであることから、死亡者や重症者の発生をできる限り減らすこと及びそのために必要な医療を確保することという目的に照らし、①インフルエンザ患者の診療に直接従事する医療従事者(救急隊員を含む)、②妊婦及び基礎疾患を有する者、③1歳~小学校低学年に相当する年齢の者、④1歳未満の小児の保護者等の順に優先的に接種を開始する。小学校高学年、中学生、高校生に相当する年齢の者及び65歳以上の高齢者についても、優先的に接種する。優先的に接種する者以外の者に対する接種は、優先的に接種する者への接種事業の状況等を踏まえ、対応。」としました。
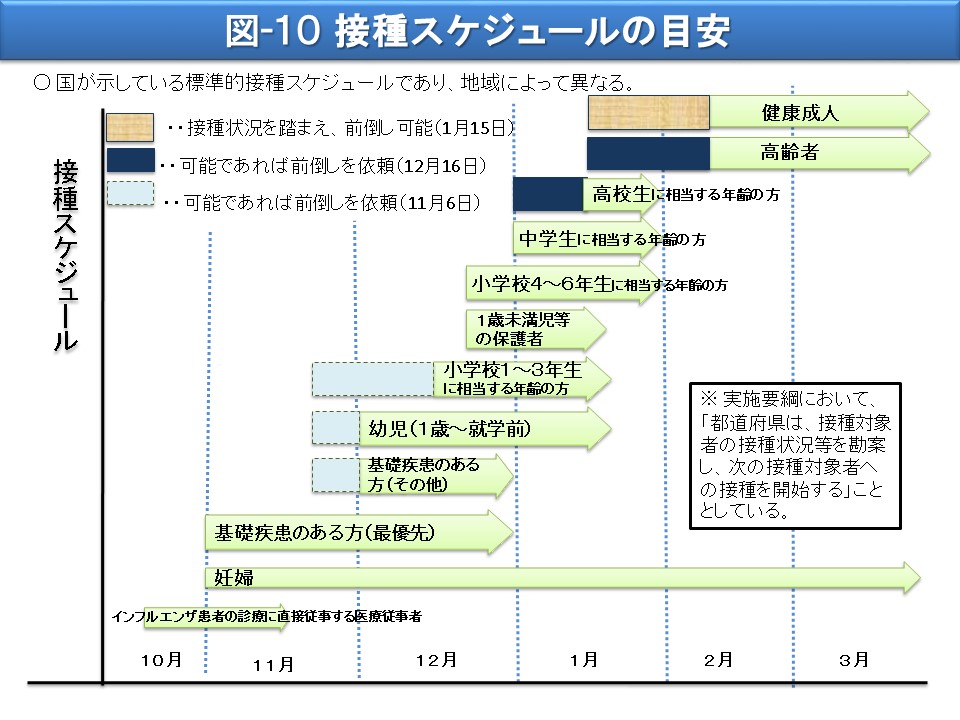
なお、接種スケジュールについては、国が標準的なものを示した上で、接種や出荷の状況に応じ、都道府県の判断でその前倒しを可能としました。(図-10 接種スケジュールの目安)
2ワクチン接種回数について
9月17日から行われた健康成人に対する1回接種後の臨床試験の結果において免疫反応が良好だったことや、海外の知見を踏まえ、健康成人以外のカテゴリーも1回接種とする意見もありましたが、その後、更なる知見の収集が必要との意見もあり、当面は2回接種を前提とし、妊婦や中高生に対する臨床試験を行い、その結果に基づき慎重に判断することにしました。最終的に12月16日に「13歳未満の者は、2回接種とし、健康成人、妊婦、中高生、高齢者及び基礎疾患を有する者は、1回接種(ただし、著しく免疫反応が抑制されている方は、個別に医師と相談の上で2回接種としても差し支えない)」と決定しました。こうした決定プロセスを公開の会議で行っていたため、接種回数が1回から2回、2回から1回と変遷したように報道され、一時的に混乱を来しました。
310mlバイアルについて
ワクチンの1本当たりの容量をいくらにするかも大きな課題でした。診療現場からは1mlバイアル(薬剤を入れるガラス製の容器)の方が利便性が高い(1本当たりの容量が小さければ一度に数多くの方を集めて接種する必要性が少なくなる。)との意見が多く、専門家からは10mlバイアルの安全性を懸念する意見もありましたが、一方で、①10mlバイアル製剤を製造すれば生産効率が向上し、より多くの人に使用可能となることから、できる限り10mlバイアルを製造すべきとの意見があったこと、②欧米各国においては、マルチドーズバイアル(5mlバイアル若しくは10mlバイアル)を活用し、集団接種を実施することが前提となっていたこと、③製造業者のうち1社は、季節性インフルエンザワクチンの製造を中止しなければ、年内に新型インフルエンザワクチンの1mlバイアルでの製造ができないとの申し出があったこと、④他の3社については、1mlバイアルと10mlバイアルでの試算上接種見込み数に大きな差が生じなかったことから、平成21年の年内においては、1社については10mlバイアル製剤、他の3社については1mlバイアル製剤の製造となりました。
その後、医療現場においては、1mlバイアル製剤への要望が高まっていること、接種回数の変更に伴い、国内産ワクチンの接種可能な人数が大幅に増加する見通しであることなど、国内産ワクチン製造を取り巻く状況が変化していることを踏まえ、11月17日に通知を発出し、1月以降は全量を1mlバイアル製剤としました。
4接種の実施体制
予防接種法に基づく接種については、(季節性)インフルエンザの定期接種の対象者は、法律上高齢者に限定されていました。また、法律上の「臨時接種」は病原性のかなり高い感染症を想定したものでした。今回の新型インフルエンザの予防接種については、そのウイルスの病原性等を考えると本来は、予防接種法を改正して市町村を実施主体と位置付けるべきところでしたが、その時間的余裕もなかったことから、予防接種法に基づく臨時接種等ではなく、特例的に国をその実施主体とし、都道府県、市町村及び医療機関の協力を得て、予算事業として行うこととしました。
これに対し、総括会議では、国内の生産体制との接種体制の構築を求める意見や集団接種の必要性を述べる意見、接種順位の柔軟な運用を求める意見が出されました。最終的に報告書では、国家の安全保障という観点からも、可及的速やかに国民全員分のワクチンを確保するため、ワクチン製造業者を支援し、細胞培養ワクチンや経鼻ワクチンなどの開発の推進を行うとともに、ワクチン生産体制を強化すべきである、併せて、輸入ワクチンについても、危機管理の観点から複数の海外メーカーと連携しつつ、ワクチンを確保する方策の一つとして検討していくべきである、との提言がなされました。また、今回の新型インフルエンザ対策の経験を踏まえ、現場の意見を聞きながら、新型インフルエンザ対策行動計画に基づくワクチン接種に関するガイドラインを早急に策定するべきである、その際、実施主体、費用負担のあり方、集団接種などについても、検討すべきである、優先接種対象者等については、広く国民の意見を聞きながら国が決定するが、都道府県や市町村等が地域の実情を踏まえ、柔軟に運用できるようにすべきである、などの提言もなされました。
Ⅸ. 結び

平成21年4月の新型インフルエンザの発生から第1波のピークが終わる12月までの間に取った対策について、今回の国の対策はやり過ぎであった、対策の転換点(5月22日や6月19日)が遅かったなど、やりすぎ批判を受けることが多くありました。
一方、新型インフルエンザが発生して1年経過した時点で、今回のインフルエンザは病原性が低いなどと軽々に発言すべきではない、と専門家から指摘を受けることもよくありました。日本の死亡者が少なかったのは結果論であって米国では1万人以上の方が死亡したと推計されており、気を緩めてはいけない、とのことでした。

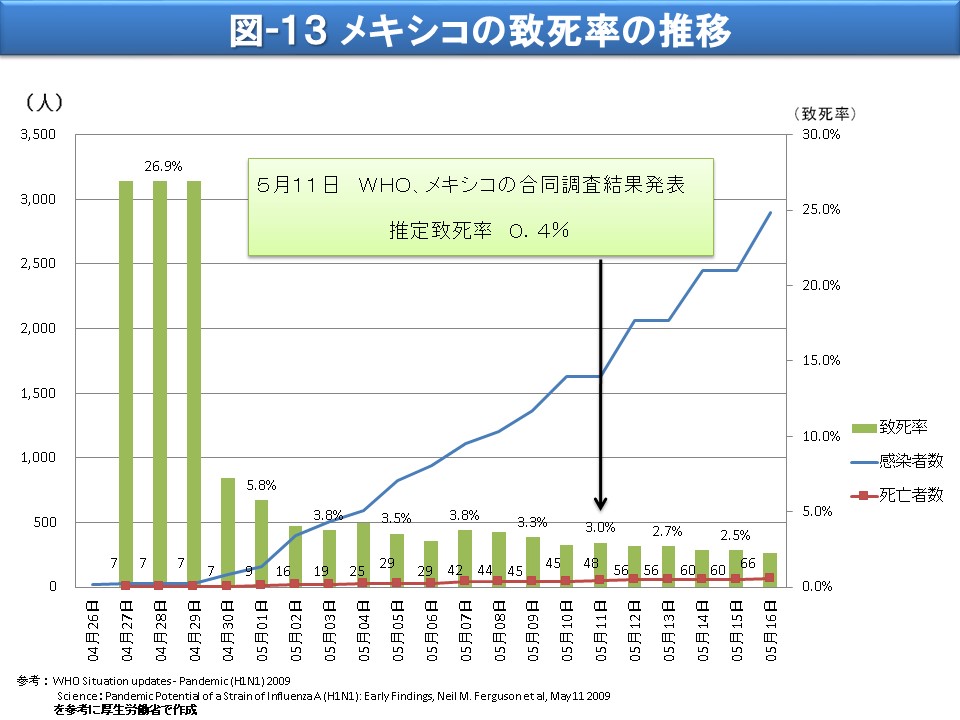
WHOはメキシコの致死率について平成21年5月中旬の段階でもアジア風邪と同程度の数字を公表しており、また、WHOは6月12日にフェーズ6を宣言する際、今般のパンデミックをmild(緩やか)ではなく、moderate(中程度)と評価し、さらに英国、韓国、中国が対策を「封じ込め」から「感染者対応」に主軸を移したのはいずれも2009年(平成21年)7月に入ってからであったことを考えると、仮に日本が対策の転換点をより早くして、それにより国内で米国並みの死亡者が発生していたならば、当時の批判とは逆に対策が不十分と批判を受けていたかもしれません。(図-11 当時入手できた主な知見(病原性)(1))(図-12 当時入手できた主な知見(病原性)(2))(図-13 メキシコの致死率の推移)
厚生労働省は今回、国内での感染者の多くは軽症との情報を平成21年5月初旬の段階で入手はしていましたが、一方で海外から入ってくる別の情報は上記のように決して看過できる情報ではなかったため、常に最悪の事態を想定しながら対応するという危機管理の鉄則を一貫して維持しました。ワクチンの輸入についても9月に決断する段階では、その時点で得られた情報に基づき、万が一のことを考え、多めの量を確保することにしました。結果的には接種率が低かったため、かなりの量が余ってしまいましたが、危機管理の姿勢としてこのことを批判する方は多くはなかったと思います。
いずれにしても今回は非常に貴重な経験を得ることができました。こうした経験を将来発生することが予想されている次回の新型インフルエンザ対策に活かしていければと考えています。